Definición y relevancia
El síncope se define como una pérdida transitoria de la conciencia y del tono postural, secundaria a una hipoperfusión cerebral global transitoria, con recuperación espontánea, rápida y completa, sin necesidad de intervención por terceros.
Aunque muchas veces parece un motivo de consulta “simple”, su relevancia clínica no es menor. El síncope representa aproximadamente el 1% de las consultas en los servicios de urgencia y genera costos estimados cercanos a US$5.600 millones anuales en Estados Unidos.
La buena noticia es que la mayoría de los episodios son benignos, especialmente aquellos de origen reflejo o vasovagal. Sin embargo, un grupo pequeño, pero clínicamente importante, puede ser la primera manifestación de enfermedades potencialmente graves o incluso mortales, particularmente de causa cardiovascular.
Por eso, el verdadero desafío en urgencias no es diagnosticar todos los síncopes, sino identificar rápidamente al paciente de alto riesgo.
Etiología y Fisiopatología
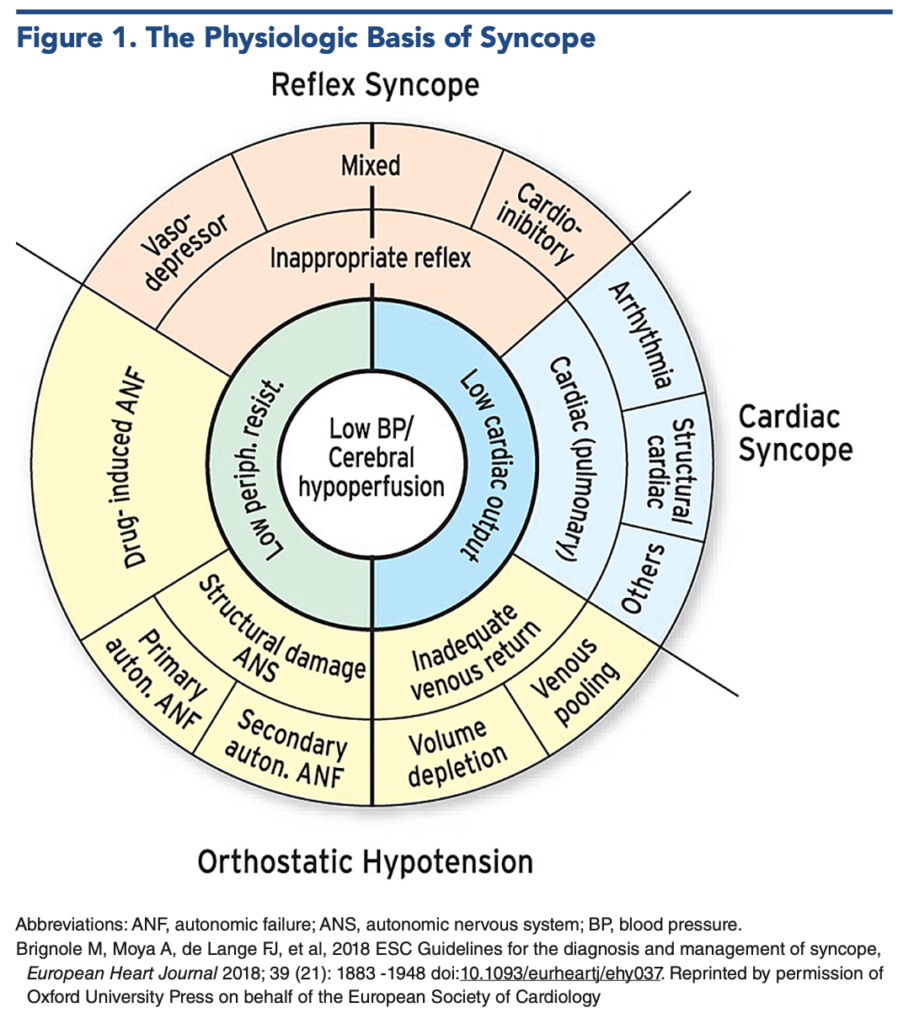
¿Por qué ocurre el síncope?
El síncope no es una enfermedad en sí misma. Es, más bien, la manifestación final de distintos procesos que terminan provocando una disminución transitoria del flujo sanguíneo cerebral.
En términos simples, el cerebro deja de recibir sangre suficiente , aunque sea por unos segundos, y el paciente pierde la conciencia de forma transitoria.
Esto puede ocurrir por tres mecanismos principales:
- Disminución de la resistencia vascular periférica
- Reducción del gasto cardíaco
- Una combinación de ambos.
Desde un punto de vista práctico, el síncope se divide en tres grandes grupos, y reconocerlos cambia completamente el enfoque en urgencias.
1. Síncope mediado por reflejo (neurógeno)
Es, por lejos, la causa más frecuente y, afortunadamente, suele tener un buen pronóstico.
Ocurre cuando existe una respuesta exagerada del sistema nervioso autónomo que provoca bradicardia, vasodilatación o ambas, generando una caída transitoria de la perfusión cerebral.
Suele verse con más frecuencia en personas jóvenes, muchas veces menores de 40 años, y habitualmente viene “avisando”.
El paciente puede relatar síntomas prodrómicos como:
- Náuseas
- Sudoración
- Sensación de calor
- Mareo
- Visión borrosa o “visión en túnel”
A veces el relato es casi clásico: “Doctor, sentí que me iba apagando…”
Principales causas
Síncope vasovagal
Es el típico desmayo gatillado por:
- Dolor
- Miedo
- Estrés emocional intenso
- Procedimientos médicos
- Ver sangre
Síncope situacional
Aparece asociado a situaciones específicas que aumentan la presión intratorácica o estimulan reflejos vagales, como:
- Tos intensa
- Micción
- Defecación
- Deglución
- Esfuerzo físico o maniobra de Valsalva
Hipersensibilidad del seno carotídeo
Más frecuente en adultos mayores.
Puede desencadenarse por algo tan simple como:
- Girar el cuello
- Ajustarse una corbata
- Afeitarse
Pronóstico
Aunque suele ser recurrente y angustiante para algunos pacientes, el pronóstico a largo plazo generalmente es bueno.
2. Síncope por hipotensión ortostática
Aquí el problema aparece al ponerse de pie.
Se define clásicamente como una disminución de la presión arterial sistólica >20 mmHg tras el cambio postural, acompañada o no de síntomas como:
- Mareo
- Sensación de inestabilidad
- Debilidad
- Presíncope
Es especialmente frecuente en adultos mayores y pacientes con múltiples comorbilidades.
Causas frecuentes
Depleción de volumen
Cuando simplemente “falta volumen”.
Ejemplos típicos:
- Vómitos
- Diarrea
- Deshidratación
- Hemorragia
- Uso de diuréticos
Disfunción autonómica
Puede ser:
Primaria
- Atrofia multisistémica
- Enfermedad de Parkinson
Secundaria
- Diabetes mellitus
- Amiloidosis
Shock distributivo
Como ocurre en:
- Sepsis
- Anafilaxia
Fármacos
Muy importante en urgencias.
Especialmente:
- Antihipertensivos
- Sedantes
- Vasodilatadores
Un punto clave: tener hipotensión ortostática no excluye otras causas más graves.
De hecho, varios estudios sugieren que en adultos mayores los signos ortostáticos alterados no cambian significativamente los desenlaces a 30 días. Es decir, encontrar ortostatismo positivo no debe hacer bajar la guardia.
3. Síncope cardíaco
Es menos frecuente, pero probablemente el que más importa identificar.
¿Por qué? Porque es el subtipo con mayor morbimortalidad y puede ser la primera manifestación de una enfermedad potencialmente letal.
En general, aparece en pacientes con cardiopatía conocida, aunque no siempre.
Las pistas que deben levantar sospecha son claras:
- Palpitaciones antes del episodio
- Síncope durante el ejercicio
- Historia de enfermedad cardíaca
Estos son, consistentemente, algunos de los predictores más fuertes de desenlaces adversos.
Principales causas
Obstrucción al flujo sanguíneo
Algunas causas graves incluyen:
- Embolismo pulmonar
- Estenosis aórtica severa
- Disección aórtica
Arritmias
Entre las más relevantes:
- Bradicardias severas
- Taquicardia ventricular
- Torsades de pointes
- Síndrome de Brugada
- Miocardiopatía arritmogénica del ventrículo derecho (DAVD)
¿Cómo se diagnostica?
La clave sigue siendo sorprendentemente simple:
Historia clínica + ECG.
Muchas veces, el diagnóstico empieza antes del laboratorio o la imagen.
Además, las causas estructurales u obstructivas suelen mantenerse activas durante la evaluación en urgencias, lo que facilita su identificación.
¿Qué tan grave suele ser un síncope?
La buena noticia es que, en la mayoría de los casos, el síncope es benigno.
En un estudio con 22.189 pacientes, el riesgo de muerte a 30 días fue de apenas 0,2% en menores de 60 años sin insuficiencia cardíaca.
Sin embargo, no todos los pacientes tienen ese perfil de bajo riesgo.
Un meta-análisis de 43.315 pacientes reportó una mortalidad global de 4,4%, siendo aproximadamente 1,1% de origen cardiovascular.
Por eso, el desafío real en urgencias no es explicar todos los síncopes.
Es detectar, rápido y bien, al paciente que no puede darse el lujo de equivocarnos.
Enfrentamiento: 3 pilares
Enfrentamiento del síncope: tres pilares que realmente importan
Cuando un paciente consulta por síncope en urgencias, el objetivo no es encontrar la causa de todos los desmayos.
El verdadero desafío es otro: identificar rápido al paciente con riesgo de un evento grave o potencialmente mortal.
En la práctica, el enfrentamiento suele sostenerse sobre tres pilares fundamentales:
1. El tipo de paciente: quién tiene más riesgo
Hay pacientes que, incluso antes de empezar el estudio, ya obligan a levantar antenas.
No todos los síncopes pesan igual.
Factores asociados a peor pronóstico
Edad >65 añosEn adultos mayores aumenta la probabilidad de patologías graves subyacentes, entre ellas:
- Síndrome coronario agudo (SCA)
- Hemorragia digestiva alta (HDA)
- Anemia significativa
- Cáncer
- Disección aórtica
- Tromboembolismo pulmonar (TEP)
Cardiopatía conocidaEspecialmente:
- Enfermedad coronaria previa
- Insuficiencia cardíaca
- Valvulopatías significativas
Arritmias de base
- Un antecedente de fibrilación auricular, taquiarritmias, bloqueos o dispositivos cardíacos cambia completamente el nivel de sospecha.
Síncope relacionado al ejercicio
- El síncope durante o inmediatamente después de actividad física debe considerarse de alto riesgo hasta demostrar lo contrario.
¿Por qué importa tanto?
Porque puede ser la primera manifestación de una arritmia maligna inducida por esfuerzo o de una cardiopatía estructural no diagnosticada.
Antecedentes familiares de muerte súbita
Un dato pequeño… pero enorme en significado.
Especialmente si ocurrió en familiares jóvenes o de forma inexplicada.
Debe hacer pensar en:
- Canalopatías (Brugada, QT largo)
- Miocardiopatías hereditarias
- Arritmias malignas
Fragilidad y dependencia funcionalPacientes con:
- Síndrome de Down
- Dependencia de terceros
- Deterioro cognitivo
- Múltiples comorbilidades
merecen una evaluación más cautelosa, ya que muchas veces el relato es limitado o los síntomas acompañantes pasan desapercibidos.
2. La presentación clínica: cuando el síncope esconde algo más
Un punto clave en urgencias: no todo paciente que se desmaya tiene un “síncope benigno”.
Algunas patologías graves pueden debutar como síncope, aunque representan una minoría.
Se estima que hasta un 15% de las causas graves pueden presentarse inicialmente de esta forma.
La clave está en escuchar el contexto.
Hemorragia subaracnoidea (HSA)
Cefalea intensa post-síncope
- relato de “la peor cefalea de la vida”.
- Aquí el síncope puede ser consecuencia del aumento abrupto de presión intracraneana.
Síndrome coronario agudo (SCA)
- El síncope acompañado de dolor torácico, disnea o síntomas vegetativos obliga a pensar en isquemia miocárdica.
Tromboembolismo pulmonar (TEP)
- Hay una combinación que nunca conviene ignorar:
- disnea + dolor torácico + síncope
- A veces están todos. A veces solo uno.
- Pero cuando aparecen juntos, el riesgo cambia.
Disección aórtica
Suele acompañarse de:
- Dolor torácico súbito
- Dolor abdominal
- Dolor dorsal
- o síntomas derivados de compromiso vascular según el territorio afectado.
Hemorragia digestiva alta (HDA)
- A veces es sorprendentemente silenciosa.
- Un sangrado lento pero persistente puede disminuir progresivamente el volumen efectivo circulante, comprometer la presión de perfusión cerebral y terminar manifestándose como síncope.
- No siempre habrá hematemesis o melena evidente.
Embarazo ectópico roto
- En mujeres en edad fértil, siempre debe estar en el radar.
- El mecanismo suele ser rápido y agresivo:
- sangrado intraabdominal → caída del volumen efectivo → disminución de la perfusión cerebral → síncope.
3. El examen físico: lo simple sigue siendo poderoso
Intentar reconstruir el episodio:
- ¿Qué estaba haciendo el paciente?
- ¿Estaba de pie, sentado o acostado?
- ¿Hubo pródromos?
- ¿Existieron palpitaciones?
- ¿Fue durante esfuerzo?
Muchas veces la historia clínica ya entrega la mitad del diagnóstico.
Elementos del examen físico que no conviene omitir
Buscar activamente:
- Hipotensión
- Soplos cardíacos
- Palpitaciones o irregularidad del pulso
- Síntomas neurovegetativos
- Déficits neurológicos focales
Signos vitales ortostáticos
- Si existe sospecha de hipotensión ortostática, vale la pena obtenerlos.
- Eso sí: un ortostatismo positivo no descarta causas más graves, especialmente en adultos mayores.
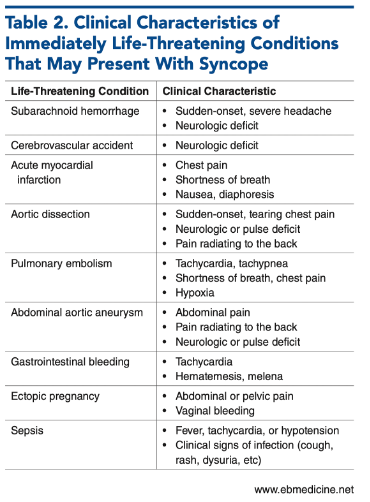
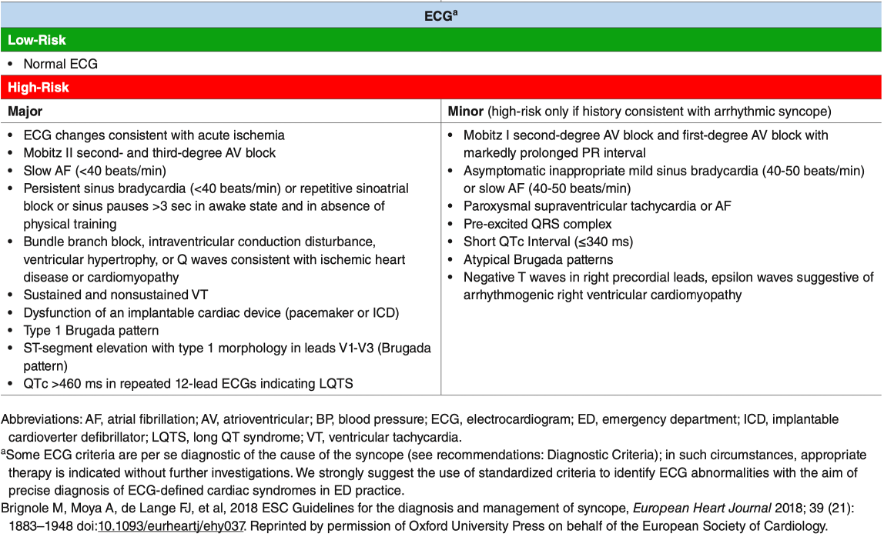
3. Electrocardiograma (ECG):
- Realizarlo en todos los pacientes. Buscar alteraciones como: Síndromes coronarios, bloqueos AV, bradicardia severa, patrones sugestivos (e.g., síndrome de Brugada), MCH, síndrome de PR corto-WPW, QT prolongado, DAVD.
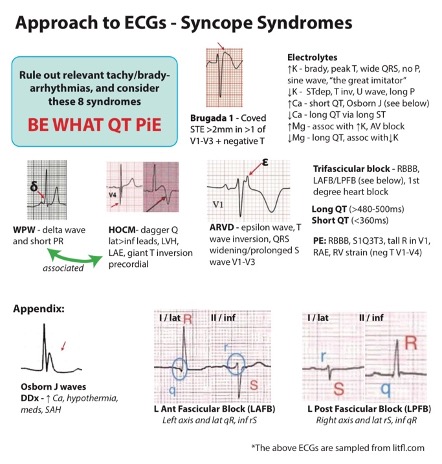

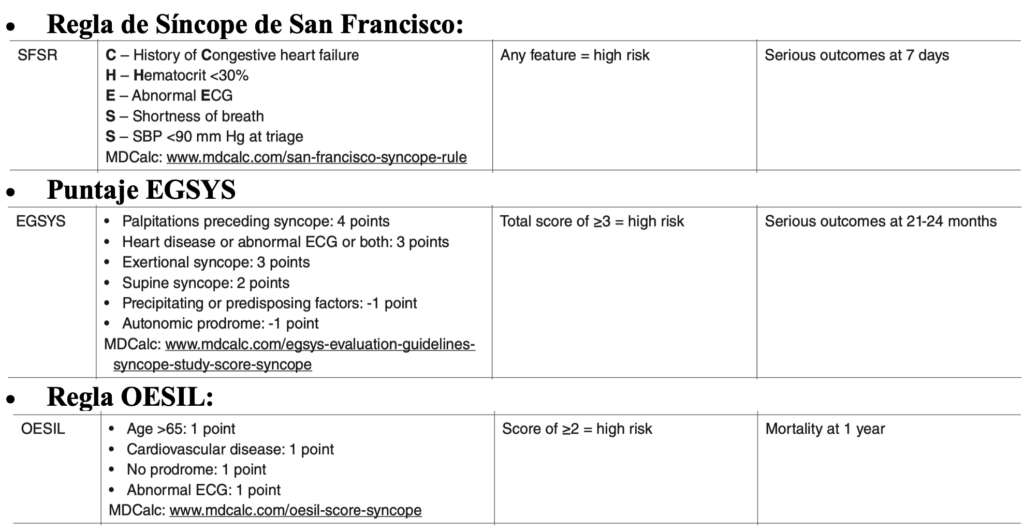
Herramientas de Estratificación de Riesgo
Utilizar estas herramientas solo si no se identifica una causa clara tras enfrentamiento inicial y en este punto evaluar si la regla predictiva podría reducir o aumentar el riesgo: 3 ejemplos de reglas predictivas
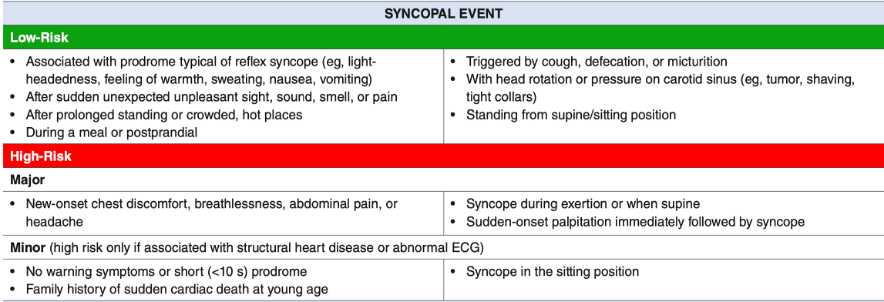
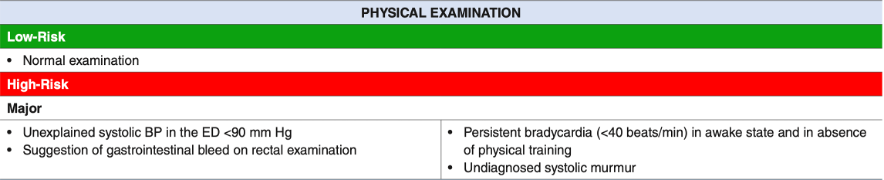
Recomendaciones de Manejo
- Pacientes de Bajo Riesgo:
- Si tienen una evaluación inicial normal (historia, examen físico y ECG), considerar el alta con seguimiento ambulatorio.
- Pacientes de Alto Riesgo:
- Requieren hospitalización o monitoreo en una unidad de observación. Indicado en casos con sospecha de síncope cardíaco o etiología no clara pero preocupante.
- Pruebas Avanzadas:
- Reservar estudios como TAC cerebral o ecocardiografía solo si hay indicaciones específicas (e.g., síntomas neurológicos o sospecha de obstrucción cardíaca).
- Poblaciones Especiales:
- Niños: La mayoría tienen causas benignas. Enfatizar historia y ECG.
- Adultos mayores: Riesgo aumentado de caídas. Monitorear QTc prolongado y considerar comorbilidades.

Puntos Clave
- Realizar ECG en todos los pacientes con síncope o per-sincope
- Evitar estudios innecesarios como neuroimágenes avanzadas en ausencia de hallazgos neurológicos.
- Aplicar el juicio clínico junto con herramientas de estratificación para decisiones de ingreso o alta.
- Fomentar el uso de vías clínicas estructuradas para mejorar la eficiencia y los resultados.
Referencias Bibliográficas
- Morris, J. (2021). Emergency Department Management of Syncope. Emergency Medicine Practice, 23(6).
- Brignole, M., Moya, A., de Lange, F. J., et al. (2018). ESC Guidelines for the Diagnosis and Management of Syncope. European Heart Journal, 39(21), 1883-1948.
- Probst, M. A., Kanzaria, H. K., & Sun, B. C. (2015). National Trends in Resource Utilization Associated With Emergency Department Visits for Syncope. American Journal of Emergency Medicine, 33(8), 998-1001.
- Sun, B. C., et al. (2004). Characteristics and Admission Patterns of Patients Presenting With Syncope to U.S. Emergency Departments. Academic Emergency Medicine, 11(10), 1029-1034.
- Diercks, D. B., & Probst, M. A. (2021). Critical Appraisal of Syncope Risk Stratification Tools. Emergency Medicine Practice.

0 comentarios