Definición de Trauma Cervical:
Cuando hablamos de trauma cervical, nos referimos a esas lesiones que afectan la columna del cuello: fracturas, subluxaciones, dislocaciones o daños en los ligamentos que mantienen todo en su sitio.
Suelen aparecer tras un golpe fuerte o una desaceleración brusca —un accidente de tránsito, una caída, una zambullida mal calculada—, cualquier situación donde el cuello recibe una fuerza que sobrepasa lo que puede tolerar.
El problema es que no se trata solo del hueso.
Cuando la columna cervical pierde estabilidad, la médula espinal queda en riesgo. Y eso puede traducirse en déficits neurológicos severos, incluso irreversibles.
Por eso cada minuto cuenta: inmovilizar bien, evaluar con calma y evitar movimientos innecesarios es lo primero.
Ah, y un dato clínico importante:
las lesiones más frecuentes se concentran entre C6 y C7, justo donde la movilidad es mayor y la estructura empieza a soportar más carga. No es casualidad… es el punto donde la columna “cede” con más facilidad ante un impacto.
Epidemiología del trauma cervical
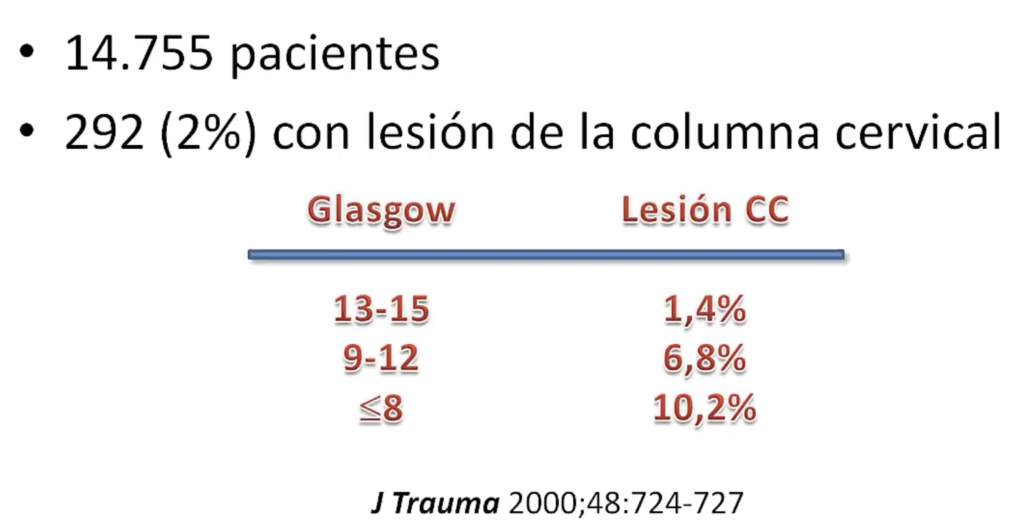
Cuando se habla de trauma cervical, no estamos frente a algo poco frecuente. En pacientes con trauma contuso, las lesiones de la columna cervical se presentan en alrededor del 2 al 5% de los casos. Y de esas, entre un 7 y un 14% son inestables, es decir, potencialmente peligrosas si no se manejan con cuidado.
Si el paciente además tuvo un traumatismo encefalocraneano (TEC) con compromiso de conciencia, la probabilidad de una lesión cervical asociada puede llegar al 10%. No es un número menor: por eso la sospecha clínica debe estar siempre encendida.
Un metaanálisis mostró que cerca del 3,7% de los pacientes con trauma presentan algún grado de lesión cervical.
Para decirlo de otra forma:
tres de cada cien víctimas de trauma tienen compromiso en el cuello.
Y si miramos más en detalle:
- 24% de todas las fracturas se ubican en C2,
- 39% ocurren en C6 y C7,
- y cerca del 30% afectan el cuerpo vertebral.
Además, el daño cervical tiende a ser más severo en pacientes con TEC y Glasgow bajos, y sólo uno de cada cincocasos se presenta como lesión aislada. La mayoría viene acompañada de otros traumas.
Mortalidad asociada
La mortalidad depende de la gravedad de la lesión y de qué tan rápido se actúe.
Cuando el daño compromete la médula espinal, sobre todo en los niveles C1 a C3, el riesgo de muerte es alto por parálisis respiratoria o shock neurogénico.
En estos casos, la atención inmediata no es opcional: es la diferencia entre la vida y la muerte.
¿Y los collarines cervicales?
Aunque por años se usaron de manera rutinaria, hoy sabemos que no todo lo que inmoviliza protege.
En trauma penetrante, por ejemplo, el uso de collar cervical aumentó la mortalidad (OR 8,8), retrasó la atención en el sitio y, peor aún, ocultó lesiones reales.
En el trauma cerrado, un estudio mostró algo parecido: los pacientes inmovilizados tuvieron peores resultados neurológicos.
Los números son elocuentes:
- NNT: 1032, es decir, habría que inmovilizar más de mil pacientes para beneficiar a uno.
- NNH: 66, o sea, por cada 66 inmovilizados, uno podría morir como consecuencia directa de la inmovilización.
Y lo más fuerte:
Nunca ha habido evidencia —ni siquiera de baja calidad— que demuestre que los collarines cervicales mejoren el pronóstico neurológico en trauma grave.
Las secuelas de inmovilizar mal
Una inmovilización inadecuada puede causar más daño del que previene.
Entre las complicaciones más comunes están las úlceras por presión, la dificultad respiratoria, y el aumento de la presión intracraneal por alteración del retorno venoso.
Además, si el collar se aplica mal, puede empeorar fracturas existentes o incluso desplazar vértebras, generando lesiones neurológicas permanentes.
En resumen: el collar no mejora los desenlaces neurológicos… pero sí puede generar complicaciones.
Lo que realmente limita el collar cervical rígido
Aunque suene paradójico, el collar rígido permite más de 30 grados de movimiento en todos los ejes. Eso es bastante.
Y según diferentes estudios, el desplazamiento vertebral con collar puede llegar a 2–4 mm.
De hecho, algunas fracturas de cuerpos vertebrales pueden desplazarse más justamente por el uso del collar.
En otras palabras: inmoviliza… pero no tanto como creemos.
Cuándo sospechar una lesión cervical
La regla es sencilla:
sospecha siempre, confirma sólo cuando puedas descartarla.
Debes pensar en lesión cervical ante cualquier paciente con:
- Dolor cervical,
- Alteraciones neurológicas,
- o antecedentes de trauma significativo (accidente automovilístico, caída desde altura, lesión deportiva o golpe por encima de las clavículas).
También en pacientes con conciencia alterada, porque pueden tener lesiones ocultas sin poder expresarlo.
Y antes de poner un collar «por si acaso», mejor usa escalas de predicción para decidir si realmente lo necesita.
NEXUS: decidir con criterio
El estudio NEXUS (NEJM, 1992) evaluó 34.069 pacientes con trauma y buscó identificar criterios de bajo riesgo de lesión cervical.
Solo el 2,4% (818 pacientes) tuvo lesiones significativas, con una sensibilidad del 99% y especificidad del 12,9%.
En resumen, si el paciente tiene un GCS >12 y cumple los criterios de NEXUS, no necesita imagen.
Es decir, no todo trauma de cuello requiere TAC… ni todo paciente necesita un collar.

- CANADIAN C SPINE RULE
- hay FR que obligue a tomar una radiografía?


Elementos clave para entender el mecanismo del trauma cervical
Antes de sospechar una lesión cervical, hay que escuchar la historia completa. Cada detalle del mecanismo importa, porque en él está gran parte del diagnóstico.
Tipo de impacto.
No es lo mismo un golpe frontal que uno lateral o rotacional. La velocidad, la dirección y la fuerza del trauma cambian totalmente el patrón de lesión.
Una desaceleración brusca, por ejemplo, puede estirar los ligamentos más de lo que soportan; mientras que una fuerza rotacional puede fracturar o luxar con facilidad.
Altura de la caída.
Si el trauma fue por caída, pregunta siempre desde qué altura y cómo cayó el paciente. No es igual aterrizar de pie que de cabeza o de espaldas.
El cuerpo cuenta la historia… pero el contexto te da las claves.
Historia previa.
Nunca olvides los antecedentes. Pacientes con artritis reumatoide, síndrome de Down o cirugías previas de columna tienen estructuras más frágiles y, por tanto, un riesgo mucho mayor de lesión cervical incluso con traumas leves.
Examen físico: lo que no se puede pasar por alto
Dolor en la línea media cervical.
Es el signo de alerta más común. Si duele justo sobre las apófisis espinosas, detente: algo estructural podría estar comprometido.
Déficits neurológicos focales.
Cualquier parestesia, debilidad o pérdida de fuerza en extremidades —superiores o inferiores— es motivo suficiente para considerar una lesión medular.
No lo minimices aunque sea transitorio; puede ser la primera señal de compresión o lesión inestable.
Compromiso de conciencia.
Cuando el paciente llega con conciencia alterada, el desafío es mayor. No puede describir el dolor ni los síntomas, y eso obliga a asumir lesión cervical hasta demostrar lo contrario.
En estos casos, la precaución no es exageración: es buena práctica.
Diagnóstico:

Radiografía cervical.
Durante muchos años fue el estudio inicial en trauma de cuello. Se realizaban tres proyecciones: anteroposterior (AP), lateral (L) y transoral —esta última útil para detectar fracturas del odontoides—.
El problema es que su sensibilidad ronda apenas el 36%, aunque su especificidad es alta (95%).
¿Conclusión? Puede dejar pasar lesiones importantes.
Por eso, hoy su uso es limitado o prácticamente en desuso, salvo en lugares donde no hay acceso inmediato a tomografía.
Tomografía computarizada (TC).
Es el estudio de elección en la mayoría de los servicios. Permite reconstrucciones sagitales y coronales, lo que mejora notablemente la visualización de fracturas.
Aun así, hay que tenerlo claro: las lesiones puramente ligamentosas pueden escaparse.
Su sensibilidad alcanza el 88,6% y su especificidad el 99,2%.
En otras palabras, si la TC es normal, lo más probable es que no haya fractura… pero no todo queda descartado.
Resonancia magnética (RM).
Es la herramienta que entra en escena cuando la clínica y la imagen no se alinean.
Si el paciente sigue con síntomas neurológicos pese a una TC o radiografía sin hallazgos, la RM puede revelar lo que las otras no ven: lesiones ligamentosas, edema medular o compresión neural.
Es más sensible para tejidos blandos y médula espinal, y puede cambiar por completo la conducta terapéutica.
Manejo de la vía aérea (VA)
La vía aérea en estos pacientes es una carrera contra el tiempo… pero con movimientos limitados.
Antes de cualquier intento, lo primero es preoxigenar bien.
Preoxigenación (PreO₂).
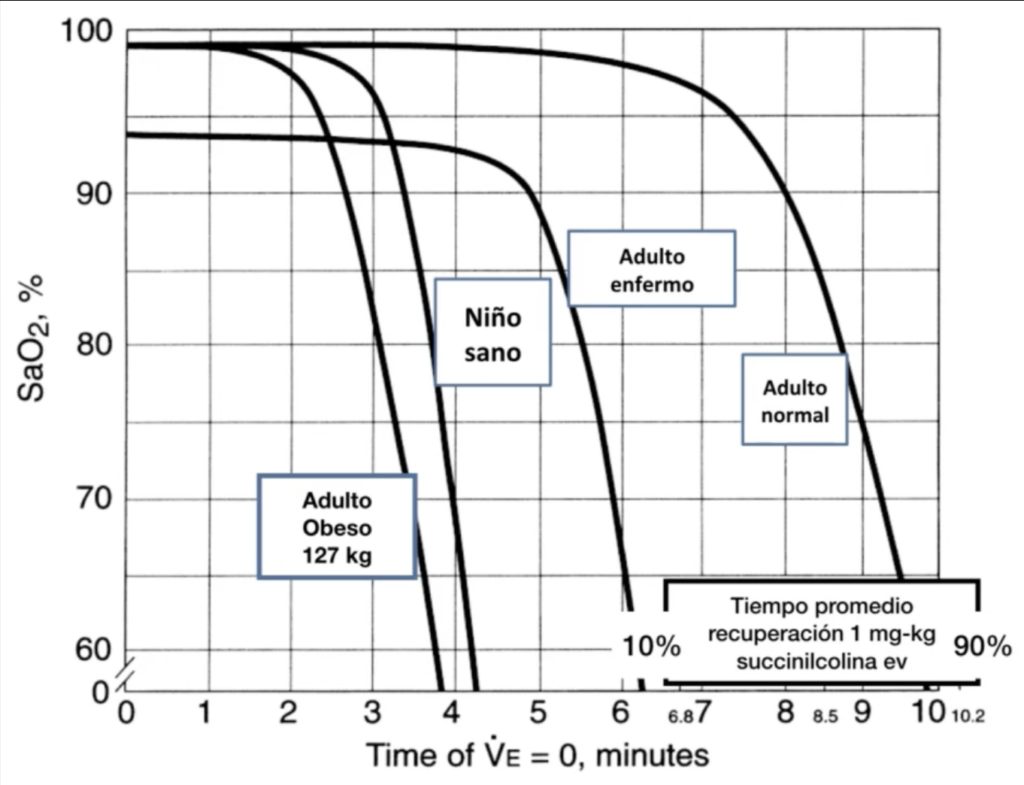
El objetivo es simple: ganar segundos preciosos antes de la desaturación durante la apnea.
Recuerda que los pacientes críticos, obesos, pediátricos o embarazadas toleran mucho menos tiempo sin oxígeno.
Por eso este paso no es negociable: preoxigena siempre.
Una buena práctica es combinar preoxigenación efectiva con oxigenación apneica (por cánula nasal de alto flujo o bajo flujo) y considerar, cuando el contexto lo permite, una secuencia de intubación retardada.
Esto ayuda a mantener la oxigenación mientras preparas al paciente, minimizando el riesgo de hipoxia y de deterioro hemodinámico durante el procedimiento.
Intubación en pacientes con sospecha o confirmación de lesión cervical
Intubar a un paciente con una lesión cervical es uno de esos momentos donde la precisión y la calma hacen toda la diferencia.
El desafío no es solo acceder a la vía aérea: es hacerlo sin agravar una lesión que ya puede estar al límite.
Los desafíos más comunes
1. Movimientos involuntarios.
Durante la manipulación de la vía aérea, incluso con buena inmovilización, pueden generarse desplazamientos vertebrales mínimos… pero clínicamente significativos.
Un solo movimiento mal calculado puede convertir una lesión estable en una catastrófica.
2. Visibilidad reducida.
La estabilización manual en línea (MILS), aunque necesaria, suele empeorar la visualización durante la laringoscopia directa.
Esto hace que la intubación sea más difícil, más larga y, por ende, más riesgosa.
3. Limitación de apertura bucal.
El collar cervical rígido reduce la apertura de la boca, lo que complica el acceso a la vía aérea y limita la maniobrabilidad del laringoscopio.
Por eso, jamás se debe intentar intubar con el collar puesto. Primero se retira, y el asistente mantiene la alineación manualmente.
La energía transmitida a la columna durante la laringoscopia
Aunque parezca mínima, la fuerza ejercida al usar el laringoscopio se transmite directamente a las vértebras cervicales.
Los estudios muestran desplazamientos de alrededor de 1.5 mm durante la laringoscopia directa.
Incluso maniobras más simples, como la ventilación con bolsa–mascarilla, pueden generar hasta 2.9 mm de movimiento cervical.
Por eso, cada segundo y cada maniobra cuentan.
Otros factores a considerar
- Tejido destruido o sangrante: puede impedir un sello adecuado o dificultar la ventilación.
- Permeabilidad comprometida: secreciones, sangre o vómito deben aspirarse sin demora.
- Desaturación: cualquier caída de la saturación empeora la morbimortalidad, sobre todo si el paciente tiene un TEC o lesión medular asociada.
En estos casos, la oxigenación es el mejor neuroprotector que tienes.
Estrategias para proteger la columna durante la intubación
Estabilización manual en línea (MILS).
Debe realizarla un asistente entrenado, manteniendo la cabeza en posición neutra mientras se intuba.
Evita flexionar, extender o rotar el cuello, aunque sea mínimamente.
El operador más experimentado.
No es momento para aprender. Quien tenga más experiencia en vía aérea debe ser quien intube.
Retirar el collar antes de intubar.
El collar dificulta la apertura bucal y la visualización; siempre se quita mientras otro estabiliza la cabeza.
Uso de videolaringoscopio.
Permite mejor visualización con menor manipulación cervical. Además, requiere menos apertura bucal.
Si dispones de un bougie, úsalo: facilita el paso del tubo sin necesidad de forzar la exposición de la glotis.
Intubación fibroóptica despierta.
Ideal en pacientes cooperativos, ya que permite mantener el control visual continuo mientras se evita el movimiento cervical.
Es la técnica más segura cuando el tiempo y las condiciones lo permiten.
Evitar tracción innecesaria.
Nunca tires del cuello ni ejerzas fuerza hacia arriba con el laringoscopio. La suavidad aquí es clave.
Intubación a cuatro manos
En pacientes con lesión o sospecha de lesión cervical, la técnica de intubación a cuatro manos puede marcar la diferencia.
Sin embargo, exige experiencia y coordinación impecable.
1. Coordinación entre operadores.
Uno estabiliza cabeza y cuello; el otro intuba.
El éxito depende de una sincronía total: cualquier descoordinación puede mover la columna o frustrar el intento.
2. Visibilidad y acceso limitados.
El operador que sostiene la cabeza puede, sin querer, bloquear la línea visual del laringoscopista.
Esto se agrava en pacientes con collar cervical o anatomías difíciles.
3. Espacio reducido.
En urgencias, el entorno suele ser estrecho y caótico. Dos personas trabajando sobre la vía aérea pueden estorbarse si no hay un plan claro.
4. Más tiempo de intubación.
La precisión que exige esta técnica hace que todo sea más lento. En escenarios de hipoxia o shock, esos segundos pueden ser críticos.
5. Fatiga de los operadores.
Mantener la estabilización manual no es menor: cansa rápido y puede comprometer la alineación si el operador se fatiga.
6. Limitaciones con el laringoscopio.
La estabilización restringe el ángulo y la movilidad del dispositivo, lo que puede dificultar la exposición glótica.
En resumen: la intubación a cuatro manos es una gran herramienta, pero solo cuando hay coordinación, entrenamiento y comunicación fluida entre los operadores.
En síntesis
Intubar con lesión cervical no se trata solo de pasar un tubo: se trata de proteger lo que aún está intacto.
El éxito depende de la preparación, la técnica, la experiencia y, sobre todo, de la comunicación en equipo.
Cada movimiento debe ser medido, cada decisión pensada, y cada respiración del paciente —literalmente— vale oro.
Referencias
- Aláo O., Smith K., Stoelwinder J. U., Middleton J., Jennings P. A. (2015). Should suspected cervical spinal cord injury be immobilised? A systematic review. Injury, 46(4), 528–535.
- Melesse D. Y., Tesema T. T., Mekonnen Z. A., Chekol W. B. (2024). Airway management for individuals with suspected or confirmed traumatic cervical spine injuries: A comprehensive review and analysis. Perioperative Care and Operating Room Management, 35, 100390.
- Life in the Fast Lane (LITFL). Airway and cervical spine injury.
- UpToDate. Cervical spinal column injuries in adults: evaluation and initial management.

0 comentarios